Sehr geehrte Damen und Herren,
es passiert beim harten Zweikampf und beim Sturz auf den gestreckten Arm oder die Schulter. Schultereckgelenkverletzungen treten im Sport besonders häufig im Eishockey, Rugby oder auch beim Skifahren, Ringen und Reiten auf. Radrennfahrer sind gleichermaßen betroffen oder auch Handballer und Fußballer. Nationaltorwart Manuel Neuer drohte nach einem unglücklichen Sturz auf die Schulter beim Pokalsieg gegen Borussia Dortmund sogar für die Weltmeisterschaft in Brasilien auszufallen. Wann ist bei einer Schultereckgelenkverletzung eine konservative Therapie sinnvoll, wann die Notwendigkeit einer Operation gegeben? Und warum sind Männer bis zu zehnmal mehr betroffen als Frauen? Der Osnabrücker Olympiaarzt Dr. med. Casper Grim klärt diese Fragen im aktuellen GOTS-Newsletter und beschreibt die verschiedenen Therapieansätze.
Mit freundlichen Grüßen,
Ihr Andreas Bellinger, GOTS-Pressesprecher presse@gots.org
 Die Premiere des Deutschen Olympischen Sportärztekongresses findet vom 24. bis 26. Mai 2018 in Hamburg statt. Die erste Veranstaltung dieser Art wird in Zusammenarbeit von der Gesellschaft für Orthopädisch-Traumatologische Sportmedizin (GOTS) und der Deutschen Gesellschaft für Sportmedizin und Prävention (DGSP) ausgerichtet. Titel der dreitägigen Veranstaltung an der Universität Hamburg, zu der mehr als 1.000 Teilnehmer aus dem In- und Ausland erwartet werden, ist: „Gemeinsam für einen gesunden Sport“. Sie können Ihr Abstract noch bis zum 15. November einreichen. Die Themen entnehmen Sie bitte dem Flyer im Anhang dieses Newsletters oder der Kongress-Website www.deutscher-olympischer-sportaerztekongress.de.
Die Premiere des Deutschen Olympischen Sportärztekongresses findet vom 24. bis 26. Mai 2018 in Hamburg statt. Die erste Veranstaltung dieser Art wird in Zusammenarbeit von der Gesellschaft für Orthopädisch-Traumatologische Sportmedizin (GOTS) und der Deutschen Gesellschaft für Sportmedizin und Prävention (DGSP) ausgerichtet. Titel der dreitägigen Veranstaltung an der Universität Hamburg, zu der mehr als 1.000 Teilnehmer aus dem In- und Ausland erwartet werden, ist: „Gemeinsam für einen gesunden Sport“. Sie können Ihr Abstract noch bis zum 15. November einreichen. Die Themen entnehmen Sie bitte dem Flyer im Anhang dieses Newsletters oder der Kongress-Website www.deutscher-olympischer-sportaerztekongress.de.
Wir möchten Sie zudem auf folgende Veranstaltungen hinweisen:
07. November 2017 – 20.15 Uhr MEZ: Online-Live-Event zum Thema „Current Concepts in the Treatment of Shoulder Instability“ (news4friends.winglet.live/m/10621547/1088748-16fc41c1522b7b295e82abdd57b0dc14). Mitglieder der GOTS erhalten einen Nachlass (Gutscheincode: „SmartEdu@GOTS“). Das Event ist abrufbar auch unter www.711.winglet.live.
02. bis 03. Februar 2018 in Düsseldorf: 28. Jahreskongress des BVASK, www.bvask.de/veranstaltungs-artikel/articles/id-27-jahres-kongress.html
Schultereckgelenk: Wann operieren und wann nicht?
Die akute Verletzung des Schultereckgelenks (Acromioclavicular- oder AC-Gelenk) gehört aufgrund ihrer Häufigkeit zum klinischen Behandlungsalltag. Ursächlich für die Verletzung der Bandstrukturen zwischen Schlüsselbein und Schulter ist beim Sport in der Regel ein Sturz auf den gestreckten Arm oder auf die Schulter. Für die adäquate Behandlung dieser Verletzung, die in fast jeder Sportart passieren kann, ist eine gute Kenntnis der funktionellen Anatomie der AC-Gelenksverletzungen notwendig. Nach Rockwood werden sechs Verletzungstypen unterschieden:
Verletzungen vom Typ1 und 2 sollten konservativ behandelt; Typ 4 und höher operativ versorgt werden. Für Instabilitäten vom Typ 3 kann auf Basis der vorliegenden Literatur keine klare Empfehlung für ein operatives oder konservatives Verfahren gegeben werden. In diesem Newsletter werden ausgewählte Aspekte zur Behandlung der Instabilität des AC-Gelenkes beleuchtet. Das Acromioclaviculargelenk verbindet die mediale Gelenkfläche des Acromions mit der lateralen Gelenkfläche der Clavicula (Schlüsselbein). Die Gelenkflächen sind mit hyalinem Knorpel überzogen; im Gelenkspalt befindet sich ein fibrokartilaginärer Diskus unterschiedlicher Größe und Form [1,2]. Das Acromioclaviculargelenk zeigt sich in der Einstellung der Gelenkflächen zueinander sehr variabel [3].
Hintergrund
Für die AC-Gelenkstabilisierung stehen insgesamt mehr als 150 unterschiedliche Techniken zur Verfügung [4]. Die anatomische Rekonstruktion scheint aufgrund der sehr komplexen dreidimensionalen Bewegungsfreiheit und der zusätzlichen Rotation der Clavicula über 90 Grad Abduktion sehr schwierig zu sein. Aktuell besteht bezüglich der Indikationsstellung zur Versorgung von geringgradigen und hochgradigen Instabilitäten Konsens. Einige Autoren propagieren ein initial konservatives Procedere mit einer operativen Rekonstruktion erst im späteren Verlauf und bei Beschwerdepersistenz. Dies setzt dann jedoch die Rekonstruktion einer inzwischen chronischen Verletzung voraus und macht eine (Sehnen-)Augmentation notwendig. Bei einer primären Rekonstruktion ist ein Sehnen-Augmentationsverfahren nicht notwendig.
Epidemiologie und Verletzungsmechanismus

Abb. 1: Typischer Mechanismus einer AC-Gelenkssprengung: Sturz auf die protrahierte Schulter.
Für die AC-Gelenkssprengung und die Claviculafraktur wird häufig ein ähnlicher Verletzungsmechanismus beschrieben. Es handelt sich hierbei selten um ein direktes Trauma auf das Schultereckgelenk selbst. Als klassische Unfallmechanismen gelten der Sturz auf die protrahierte Schulter (direkt) und der Sturz auf den ausgestreckten Arm (indirekt).
Die Inzidenz höhergradiger Schultereckgelenksverletzungen (Typ 3 oder höher) wird mit bis zu 14,5 Fällen pro 100.000 Einwohner pro Jahr angegeben. In ca. drei Viertel der Fälle handelt es sich bei AC-Gelenksverletzungen um Sportverletzungen. Im Fußball, Handball, Radfahren, Ski alpin, Ringen, Eishockey, Rugby nehmen AC-Gelenksverletzungen hierbei einen Anteil von bis zu 40% aller Schulterverletzungen im Sport ein. Bei sportlich aktiven Männern im Alter zwischen 20 und 30 Jahren wird eine Inzidenz von 9,2/1.000 Personenjahren beschrieben [5].
Dass die Verletzungshäufigkeit beim männlichen Geschlecht bis zu zehnmal höher als beim weiblichen Geschlecht beziffert wird (Simovitch in 2009), ist wahrscheinlich in erster Linie auf die höhere Risikobereitschaft und die häufigere Teilnahme an Kontaktsportarten zurückzuführen [6-8]. Die Inzidenz ist weiterhin abhängig vom Aktivitätsniveau und der Sportart. So finden sich beispielsweise im professionellen Rugbysport Verletzungszahlen von bis zu 32%.
Klinische Untersuchung
Im Rahmen der durchgeführten Anamnese sollte – sofern möglich – der genaue Unfallmechanismus eruiert werden. Dieser liefert wertvolle Hinweise über potenziell geschädigte Strukturen. Die anschließende klinische Untersuchung bei einer Schultereckgelenksverletzung erfolgt nach der üblichen Vorgehensweise einer körperlichen Untersuchung. Neben der Inspektion und Palpation (Hochstand und Klaviertastenphänomen) zeigt sich während der Bewegungsüberprüfung oftmals eine schmerzhafte Bewegungseinschränkung, vor allem unter Abduktion und Elevation des betroffenen Armes.
Die Durchführung weiterer Funktions- und Provokationstests kann je nach Ausmaß der Verletzung und Schmerzhaftigkeit durchgeführt werden. Von großer Bedeutung ist eine Beurteilung der Stabilität des AC-Gelenkes und des Ausmaßes einer etwaigen Dislokation. Es ist auch bei schmerzbedingt schwierigen Untersuchungen darauf zu achten, ob eine horizontale Instabilität vorliegt. Bei der Überprüfung von potenziellen horizontalen Instabilitäten steht der Untersucher vorzugsweise hinter dem Patienten, stabilisiert mit der einen Hand die Skapula durch Umgreifen des Akromions und drückt mit der anderen das laterale Klavikulaende nach ventral und dorsal im Sinne einer Translationsbewegung.
Sofern schmerzbedingt möglich, lässt sich weiterhin durch eine Adduktionsbewegung (Crossover-Tests) meist sehr gut das Ausmaß der horizontalen Instabilität beurteilen. Das „Klaviertastenphänomen“ ist meist schwierig über einen Druck auf die Clavicula zu prüfen (Drücken der Klaviertaste). Durch Anheben des abgesunkenen Schultergürtels (Klavier) kann hier meist eine bessere und auch einfachere Prüfung erfolgen.
Bildgebende Verfahren
Die Standardröntgenuntersuchungen sind eine Schulter-a/p und eine Outlet-Aufnahme. Die Zanca-Aufnahme (a/p, Zentralstrahl von ca. 10 – 15° kaudal auf das AC-Gelenk) kann als Zielaufnahme für das AC-Gelenk eine sinnvolle Ergänzung sein. Die axiale Röntgenaufnahme im Sitzen und die Alexander-Aufnahme [9] können bei der Beurteilung der Stellung der Clavicula sehr hilfreich sein, da sie eine horizontale Dislokation und somit eine Instabilität des AC-Gelenks darstellen können. Eine weiterführende Diagnostik der akuten AC-Gelenk-Pathologie mittels CT oder MRT ist in der Standard-Diagnostik nicht zwingend erforderlich.
Dies gilt insbesondere, wenn im Rahmen der operativen Versorgung eine Arthroskopie durchgeführt wird und somit intraartikuläre Begleitverletzungen erkannt und ggf. gleichzeitig therapiert werden. Erfolgt keine Arthroskopie, ist zumindest eine MRT-Diagnostik zur Abklärung von Begleitverletzungen ratsam. Die häufig noch durchgeführte Panorama- bzw. Wasserträgeraufnahme mit Belastung ist meist nach einer sorgfältigen klinischen Untersuchung nicht mehr erforderlich, da der Hochstand der Clavicula und damit auch die Diagnose bereits gestellt wurde.
Therapie
Die aktuelle Therapieempfehlung für Typ-1- bis -2-Verletzungen ist ein konservatives Vorgehen. Typ-4-Verletzungen und höher sollten operativ versorgt werden. Bei Grad-3- Verletzungen besteht weiterhin eine kontroverse Diskussion. Korsten et al. kommen in ihrem systematischen Review bezüglich der Therapieentscheidung bei Rockwood-3-Verletzungen zu dem Schluss, dass für aktive junge Patienten anscheinend doch eine operative Therapie vorteilhaft ist [4]. Wesentliche Entscheidungskriterien in der individuellen Beurteilung der Versorgungsmöglichkeiten und Beratung des Patienten sind hierbei:
- Rezidivgefahr
- Funktioneller Anspruch
- Patientenerwartung
- Dominanter Arm
- Dauer der Arbeitsunfähigkeit (auch hier kontroverse Diskussion, häufig kürzer ohne operative Therapie!)
- Dauer der Sportpause
- Betreiben einer Risikosportart (z.B. Rugby)
Konservative Therapie
Evidenzbasierte Daten und Empfehlungen zur konservativen Behandlung von AC-Gelenksinstabilitäten liegen nicht vor. Die konservative Behandlung erfolgt im eigenen Vorgehen mit einer Ruhigstellung ohne Reposition im Rucksack- oder Gilchrist-Verband (o.ä.) bis zur Schmerzfreiheit. Im Allgemeinen kann die Schulter zügig schmerzorientiert im gesamten Bewegungsumfang eingesetzt werden. Eine Limitierung des Bewegungsausmaßes erfolgt typischerweise nicht.
Operative Therapie
Für die operative Behandlung der Schultereckgelenksstabilität sind bislang mehr als 150 verschiedene Operationsverfahren beschrieben worden [10]. Bei der Betrachtung der Verfahren lassen sich verschiedene Prinzipien und Philosophien unterscheiden:
- Acromioclaviculare Rekonstruktion
- Coracoclaviculare Rekonstruktion
- Kombinierte Rekonstruktionsverfahren
- Offene Techniken vs. endoskopische Techniken
- Minimale Hardware vs. maximale Hardware
Auch bei den verwendeten Implantaten stehen sehr unterschiedliche Materialen zur Verfügung. Die im Wesentlichen eingesetzten Implantate sind:
- K-Drä̈hte (transartikulär/ Zuggurtung)
- (Bosworth-)Schraube
- Hakenplatte (nach Wolter, nach Balser), Abb.2+3
- Cerclage (coracoclaviculär, coracoacromial)
- Bandersatz (Allograft, Autograft, Kunstbänder)
- Plättchen-Fadenkonstrukte (TightRope®, ZipLock®) Abb.4

Abb. 2: Versorgungsbild einer Wolter-Platte. Hier verhindert der Haken zusätzlich das Abweichen des Schultergürtels nach lateral.
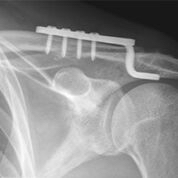
Abb. 3: Versorgungsbild einer (langen) Balser-Platte.

Abb. 4: Versorgungsbild einer arthroskopisch-assistierten Miniopen Tight Rope Technik.
Ausblick
Randomisierte Studien zur Beurteilung von Versorgungsstrategien der Grad-3-Verletzung müssen zeigen, durch welches Vorgehen die besten Ergebnisse zu erzielen sind. Zur Entscheidungshilfe einer konservativen oder operativen Vorgehensweise ist die Erarbeitung eines evidenzbasierten Score-Systems wünschenswert. Die Komplikationen bei den operativen Verfahren sind sehr stark verfahrensabhängig. Tritt bei einer Hakenplattenversorgung eine Komplikation auf, so ist diese im Allgemeinen sehr schwer beherrschbar und revidierbar. Insbesondere sind hierbei die Acromionfrakturen durch „Durchschleifen“ des Hakens oder durch einen ausgebrochenen Haken (Wolterplatte) zu nennen (Abb.5).

Abb. 5: „Eingeschliffener“ Haken mit erheblicher Osteolyse/Substanzverlust am Acromion.
Schlussfolgerung
In der Röntgendiagnostik ist insbesondere auf die axiale Röntgenaufnahme und ggf. auf eine Alexander-Aufnahme hinzuweisen. Bei operativer Versorgung ist eine möglichst geringe Traumatisierung mit größtmöglicher Stabilität anzustreben. Aufgrund der möglichen intraartikulären Begleitverletzungen sollte aus heutiger Sicht, bei nicht durchgeführtem MRT, eine zusätzliche Arthroskopie des Schultergelenkes erfolgen. Grundsätzlich sind die modernen Plättchen-Faden-Konstrukte sehr attraktiv, jedoch haben auch weiterhin Hakenplattensysteme einen unbestrittenen Stellenwert und etablierten Platz in der Versorgung von Schultereckgelenksverletzungen.
Über den Autor:
 Dr. med. Casper Grim war bei den Olympischen Sommerspielen in Rio de Janeiro 2016 Leitender Orthopäde der deutschen Olympia-Mannschaft. Grim ist Leitender Oberarzt an der Klinik für Orthopädie, Unfall- und Handchirurgie in Osnabrück sowie Leitender Verbandsarzt der Deutschen Triathlon Union (DTU) und Verbandsarzt beim Deutschen Ringer Bund (DRB). Zudem war Dr. Grim er bei den Olympischen Jugendspielen in Singapur 2010 und Nanjing/China 2014 sowie bei den World Games in Kaohsiung/Taiwan 2009 und Cali/Kolumbien 2013 jeweils Leitender Arzt der deutschen Mannschaft.
Dr. med. Casper Grim war bei den Olympischen Sommerspielen in Rio de Janeiro 2016 Leitender Orthopäde der deutschen Olympia-Mannschaft. Grim ist Leitender Oberarzt an der Klinik für Orthopädie, Unfall- und Handchirurgie in Osnabrück sowie Leitender Verbandsarzt der Deutschen Triathlon Union (DTU) und Verbandsarzt beim Deutschen Ringer Bund (DRB). Zudem war Dr. Grim er bei den Olympischen Jugendspielen in Singapur 2010 und Nanjing/China 2014 sowie bei den World Games in Kaohsiung/Taiwan 2009 und Cali/Kolumbien 2013 jeweils Leitender Arzt der deutschen Mannschaft.
Literatur:
- M. Balke, M.M. Schneider, S. Shafizadeh, H. Bäthis, B. Bouillon, M. Banerjee, Current state of treatment of acute acromioclavicular joint injuries in Germany: is there a difference between specialists and nonspecialists? A survey of German trauma and orthopaedic departments, Knee Surg Sports Traumatol Arthrosc 23 (5) (2015 May) 1447–1452.
- K. Beitzel, M.P. Cote, J. Apostolakos, et al., Current concepts in the treatment of acromioclavicular joint dislocations, Arthroscopy 29 (2013) 387– 397.
- K. Emura, T. Arakawa, A. Miki, T. Terashima, Anatomical observations of the human acromioklavikular joint, Clin Anat 27 (7) (2014) 1046–1052.
- A.D. Mazzocca, R.A. Arciero, J. Bicos, Evaluation and treatment of acromioklavikular joint injuries, Am J Sports Med 35 (2) (2007) 316–329.
- A. DePalma, Surgical anatomy of the acromioclavicular and sternoclavicular joints, Surg Clin North Am 43 (1963) 1540–1550.
- W.R. Patterson, Inferior dislocation of the distal end of the clavicle. A case report, J Bone Joint Surg Am 49 (1967) 1184–1186.
- C.G. Rios, R.A. Arciero, A.D. Mazzocca, Anatomy of the clavicle and coracoid process for reconstruction of the cora- coclavicular ligaments, Am J Sports Med. 35 (5) (2007 May) 811–817.
- G.M. Salzmann, J. Paul, G.H. Sandmann, A.B. Imhoff, P.B. Schöttle, The coracoidal insertion of the coracoclavicular ligaments: an anatomic study, Am J Sports Med. 36 (12) (2008 Dec) 2392–2397.
- K.C. Walley, B. Haghpanah, A. Hingsammer, E.R. Harlow, A. Vaziri, J.P. DeAngelis, A. Nazarian, A.J. Ramappa, Influence of disruption of the acromioclavicular and coracoclavicular ligaments on glenohumeral motion: a kinematic evaluation, BMC Musculoskelet Disord 17 (1) (2016 Nov 17) 480.
- K. Korsten, A.C. Gunning, L.P. Leenen, Operative or conservative treatment in patients with Rockwood type III acromioclavicular dislocation: a systematic review and update of current literature, Int Orthop. 38 (4) (2014 Apr) 831–838.
